
睡眠時無呼吸症候群

睡眠時無呼吸症候群
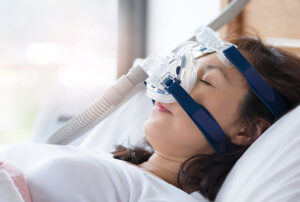
睡眠時無呼吸症候群は仕事や家事の効率を知らずに下げている可能性があります。脳が必要とする酸素が実は十分ではなく、疲れてしまっているのに気づいていない場合がよくあります。最近、なかなか疲れが取れなかったり、昼間や運転中に眠気を感じる方、日々のパフォーマンスを上げたい方に勧めております。
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)は、寝ている間に一時的に呼吸が止まる疾患です。睡眠中、平均して1時間に5回以上起こり、それぞれ呼吸停止が10秒以上認められる場合には、この疾患の可能性があります。代表的な症状は“いびき”で、眠りが浅くなるため、日中に強い眠気や倦怠感を生じることがあります。放置すると、血管・心臓・脳に大きな負担がかかり、高血圧症や狭心症、心筋梗塞、脳卒中などを合併することもあります。できるだけ早く診断し、治療をはじめることが大切です。
原因には鼻から喉頭(のどぼとけ)にかけての狭窄があります。狭くなった気道のすき間を空気が通ることで“いびき”が生じます。いびきの要因は、肥満による首や喉(のど)まわりの脂肪沈着、あごが十分発育していない小顎症(しょうがくしょう)、扁桃肥大、舌根(ぜっこん)・口蓋垂(こうがいすい)・軟口蓋(なんこうがい)による狭窄など、解剖学的なものがあります。また、加齢や睡眠時における呼吸の調節能力の低下など、機能的な要因も関連します。睡眠時無呼吸症候群は、男性は30~60代によくみられ、女性は更年期以降に多く、閉経によるホルモンバランスの変化も一因とされています。
いびきがひどい、呼吸が止まる・むせる、息苦しさを感じる、寝相が悪い、寝汗をよくかく
頭が痛い、口が乾いている、いくら寝ても疲れがとれない、熟睡感がない、体が重く感じる
強い眠気、だるさ・倦怠感、集中力の低下、記憶力の低下、いつも疲れている、居眠りで支障をきたす(自動車の運転で事故を起こしそうになるなど)
検査はご自宅でできる簡易検査と、専門の医療機関に一泊して行う精密検査(終夜睡眠ポリグラフ検査:PSG検査)があります。簡易検査は手指や鼻下にセンサーを装着し、睡眠中の呼吸などを調べます。精密検査は脳波計や心電計などを用いて行う詳細な検査です。簡易検査は重症度の睡眠時無呼吸症候群の発見に有効ですが、軽症度や中等度の発見には精度の面で精密検査が適しています。手術の適応なども精密検査で判断します。
治療には対症療法と根治療法があり、症状の程度や原因に応じて選択します。代表的な対症療法には、CPAP療法(経鼻的持続陽圧呼吸療法)とマウスピース療法があります。
CPAP療法は中等度から重症度に有効な治療法です。睡眠中に鼻に装着したマスクから空気を送り込み、気道を開存させて治療します。睡眠中の無呼吸・いびきが減少し、眠気の改善や血圧を下げる効果も期待できます。
マウスピース療法は軽症度に適した治療法です。睡眠時にマウスピース(スリープスプリント)を装着し、下あごを前方に出すように固定することで、上気道を広く保ち、無呼吸やいびきの発生を防ぎます。
原因が肥満の場合は減量が根治療法であり、対症療法を組み合わせて進めます。あごの小ささや扁桃肥大などが原因の場合は、手術が根治療法となります。鼻疾患を有している場合、マウスピースやCPAP療法で十分な効果が得られないことがあります。このような場合も手術が検討されます。
このほかに、口呼吸の予防・治療に有効な口腔筋機能療法や、寝る向きを矯正する体位療法などが有効なこともあります。
睡眠時無呼吸症候群は大きく分けて2種類あります。一つは、呼吸運動は保たれているものの、上気道のどこかの閉塞によって、鼻・口の気流が停止する「閉塞性」の睡眠時無呼吸です。もう一つは呼吸運動そのものが停止する「中枢性」の睡眠時無呼吸です。「閉塞性」は世界的にも有病率が高く、様々な循環器疾患と関連することがわかっています。
閉塞性睡眠時無呼吸(以下、閉塞性)は、高血圧の原因になる可能性があり、閉塞性の患者様の半数に高血圧が認められ、高血圧患者様の3割に閉塞性が認められるという報告もあります。また、薬物治療に抵抗性のある高血圧症に、閉塞性が隠れている可能性も指摘されています。
閉塞性は心臓に負担がかかり、心機能を低下させる可能性があります。心不全患者様に閉塞性が合併しやすいことや、閉塞性を合併している心不全患者様では、閉塞性を治療しない場合、死亡率が格段に高まるという報告もあります。
閉塞性は脳卒中の発症リスクが高まるとされています。とくに50歳以上では、脳卒中および死亡リスクが閉塞性でない方の約2倍という報告もあります。
閉塞性は不整脈を合併することが多く、無呼吸の増加や低酸素血症の悪化に伴い、合併頻度も高まります。とくに夜間の不整脈は、半数近くの閉塞性患者様に認められ、重症度では、その発症リスクが2〜4倍に高まるとされています
冠動脈疾患を有する方が閉塞性を合併する率は、冠動脈疾患のない方の約2倍といわれています。
医師の診察前に専門スタッフが事前問診を行います。睡眠時の状態は、睡眠障害となる精神的ストレスや心の問題のほか、鼻や口から肺までの空気の通り道がきちんと確保できているかなど、器質的な問題が密接に関係しています。問診ではご記入いただいた問診票をもとに、精神面、身体面にわたって15~30分ほどお話をうかがいます。
※他院を受療中で薬剤の処方を受けている方は、事前にお申し出ください。